Sokk klinikája 1
Sokk klinikája. Klinikai kép a sokk állapotáról. A sokk állapotának klinikai tünetei. A hypovolemic (hemorrhagiás) sokk szakaszai.
A "sokk" szindróma diagnózisát a betegnek a keringési funkció akut megzavarása miatt kell elhelyezni, amit a következő tünetek jelentenek.
• hideg, nedves, halvány cianotikus vagy márványozott bőr,
• élesen lelassult a körömágy véráramlása,
• elmosódott tudat,
• dyspnoe,
• oliguria,
• tachycardia,
• Az artériák és az impulzusnyomás csökkentése.
1. Kompenzált reverzibilis sokk (alacsony kibocsátású szindróma).
2. Dezompenzált reverzibilis sokk.
3. Visszafordíthatatlan sokk.
Akut vérveszteség akár 500 ml térfogatban felnőttkorban szinte tünetmentes, és nem igényel intenzív ápolásra.
18. táblázat Patogenetikai besorolás, a legfontosabb klinikai tünetek és a hipovolémiás sokk kompenzációs mechanizmusa (GA Ryabov szerint).
Vérveszteség% és térfogat (ml)
Kompenzációs és patológiai mechanizmusok
Hemodilúció, fiatal eritrociták
1. Mérsékelt tachycardia
2. Kevés artériás hipotónia
3. Mérsékelt oliguria
Az SSS szerkezetátalakítása, a katecholaminok, a vérkeringés központosítása kezd kialakulni
1. A pulzusszám 120-140
2. Vérnyomás <100
3. Az Oliguria
4. Légszomj
Csökkent szisztémás BP, dyspnoe, cianózis, stasis
1. Pulzus> 140
2. Hypotonia több mint 12 óra.
3. Hypostasis
4. Anuria
Az iszap, a nekrózis jelensége és a bélnyálkahártya kilökődése
Az első lépcső sokkjában a szervezet kompenzálja az éles krovopoterju élettani változásait az SSS aktivitásában. A tudat teljesen megfelelő, néha izgalom van. Vizsgálat során a bőr enyhe elhomályosodására és az üres, szálas vénák jelenlétére hívják fel a figyelmet. A felső és alsó végtagok hűvösek. A gyenge töltés impulzusa, mérsékelt tachycardia. A vérnyomáscsökkenés ellenére a BP normális határok között marad, és néha még nő is. CVP a normál alsó határán, vagy még alacsonyabb, mérsékelt oliguria. Az alkompenzált acidózis kisebb jelei. A patogenetikai szempontból a sokk első szakasza a vérkeringés központosításának kezdetének tekinthető.
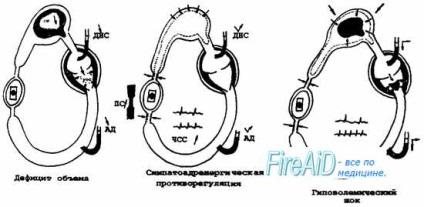
A SECOND STAGE sokkja esetén a vezető klinikai tünet a szisztémás nyomás csökkenése. Ennek alapján a jelenség a kimerülése a szervezet azon képessége segítségével görcsös perifériás erek, hogy kompenzálja az alacsony perctérfogat. A szív vérellátásának megsértése következtében csökken a kontraktilitása. Ez még nagyobb mértékben sérti a szerv perfúzióját és fokozza az acidózist. Stasis kialakul a mikrocirkulációs rendszerben. Klinikailag második szakaszban látható zavart, kompenzációs tachycardia (pulzusszám 120-140), és a légszomj, alacsony pulzus BP, alacsony vérnyomással, vénás, alacsony vagy negatív CVP. A metabolikus acidózisra válaszul kompenzációs dyspnea jelenik meg, és a kialakuló sokk tüdőként reagál. Gyenge prognosztikai prekurzorok sokk ebben a lépésben a megjelenése a beteg akrocianózis ellen az általános sápadtság kombinált hipotenzió és oligoanuria.
A HARMADIK SZÍVUS SHOCK keletkezik, ha a páciens 12 vagy több órán keresztül kompenzálatlan hipotenziót tart. A patogenezis szempontjából a második szakasz sokkjának harmadik fázisának fő különbsége a sztázis átalakulása a mikrocirkulációs rendszerbe az iszapszindrómába. Ezt a DIC-szindróma első szakaszának kezdetén kívül a bélnyálkahártya nekrózisának és elutasításának jelenségére is kíséri. Ez a jelenség a bélből érkező véredények túlcsordulásán alapul, a plazma felszabadulása az interstitiumba és az azt követő elutasítás. Klinikailag rendkívül nehéz a páciens állapota. A tudat hiányzik. Vannak éles bőrhullám, hideg verejték, alacsony testhőmérséklet, oligoanuria. A periférián lévő impulzus nagy nehézséggel vagy egyáltalán nem határozható meg, a pulzusszám több mint 140, a BP kevesebb, mint 60 mm Hg. Art. vagy egyáltalán nem.