7 A veseátültetés klinikai és sebészeti szempontjai egy élő donorból
A veseartériák száma, a donor vércsoportjának és a recipiens vércsoportjának nem azonosító adatai nem befolyásolták az átültetett vese OKN kialakulásának gyakoriságát.
Az átültetés utáni első 3 hónapban 46 akut elutasítást figyeltek meg (18,4%). A legtöbb válság morfológiailag igazolt (46-ból 36, ami 78,2% -ot jelent). Tíz epizódok akut kilökődés alapján diagnosztizálják klinikai és laboratóriumi műszeres vizsgálatokban (csökkent diurézis, emelkedett szérum kreatinin, a véráramlás csökkenése és fokozza a perifériás ellenállást a Doppler monitoring, stb).
Elemzés a tényezők befolyásolhatják az akut kilökődés teszi szoros kapcsolatot a jelenléte a UCN (p = 0,001; 95% CI) (17. ábra), a célja az indukciós terápia, az anti-CD25 + antitestekkel (p = 0,006) és az azatioprin tagjai kiindulási immunszupresszív terápia (p = 0,007).
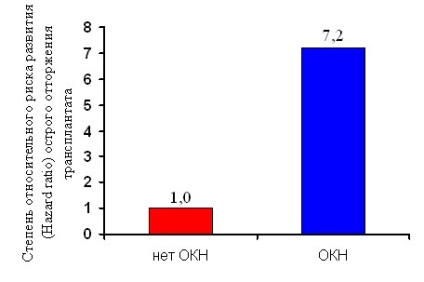
17. ábra: Az akut kilökődési epizódok eloszlása az OKH jelenlététől függően (p = 0,0001).
A vizsgált tényezők hatását, amelyek képesek az elutasítás kialakulásához korrelálni, a 12. táblázatban látható.
Az egyes tényezők hatásának viszonylagos kockázata az akut graft kilökődés előfordulásának 95% -os konfidenciaintervallumban
A veseadók szövődményei és a nephrectomia hosszú távú hatásai.
A donorok leggyakoribb sebészeti szövődménye a hematoma vagy a szeróma kialakulása a szubkután zsírszövetben - 19 esetben (7,6%) (13. táblázat). 12 esetben ez megkövetelte a nyílt sebkezelést. Az eltávolított vese ágyból történő vérzést, amely a nephrectomia után első órákban alakult ki, két donorban (0,8%) figyeltek meg. Mindkét esetben ez volt az oka az ismételt sebészeti beavatkozásoknak. 9 donor 100-500 ml térfogatú formált hematómájával konzervatív terápiát végeztünk.
A sebészi szövődmények alacsony gyakoriságát a hemostasis alapossága, valamint a műtét utáni műtéti sebészeti beavatkozások végrehajtásával járó általános sebészeti beavatkozások biztosítják. A nem sebészeti szövődmények közül a leggyakrabban figyelték meg az exudatív mellhártyagyulladást az ipsilaterális oldalon az oldat nephrectomyához viszonyítva.
Perioperatív szövődmények donorokban
Hematoma a retroperitoneális térben
Felszíni sebfertőzés
Mély sebfertőzés
Összes ismétlő művelet
Indikátorai életminőség LRE, ami a testi épséget, csökkent az első évben, miután nephrectomiát, hogy a jövőben egy olyan trend volt a növekedés, a mutatók az érzelmi komponens egészségügyi közvetlenül a műtét után növekedő tendenciát mutattak, és meghaladta a preoperatív értéket.
Az „ideális” donor 6 év után nephrectomiát indexe szisztolés vérnyomás (SBP) nagyobb, mint a kezdeti érték 4,6% -kal, a csoport a betegek, akik az egyik kockázati tényezők - a 5,5% (p> 0,05). A donorokból a kombináció a kockázati tényezők SBP mindenkor statisztikailag szignifikánsan különbözik a más csoportok és 6 éves meghaladta a kezdeti értékek 11% -kal (18. ábra a). Az „ideális donor” és a donorok egy kockázati tényező GFR indexek azt mutatta, enyhén fluktuál, a vizsgálat során, nem volt szignifikáns különbség nem származnak a kezdeti szint (18. ábra b). A kockázati tényezők kombinációjában a GFR érték a nephrectomia után 6 év alatt a kiindulási érték 82,5% -a volt (p<0,05). По результатам проведенного исследования, ни один донор за весь период наблюдения не нуждался в назначении ЗПТ. Нами не было отмечено случаев снижения уровня почечной функции доноров ниже возрастных физиологических величин. Также не было зафиксировано значимого роста уровня среднего артериального давления после нефрэктомии. Тем не менее, мы считаем, что расширение критериев отбора доноров для родственной трансплантации почки является одним из перспективных направлений решения проблемы дефицита органов. Доноры, к которым были применены расширенные критерии отбора, демонстрировали некоторое снижение почечной функции, не достигающее клинически значимого уровня. Любое сочетание факторов риска должно рассматриваться как противопоказание к нефрэктомии с точки зрения безопасности донора, даже при хорошем функциональном прогнозе трансплантации у реципиента.
18. ábra: A SBP és a GFR dinamikája a posztoperatív időszakban.
Sebészeti szövődmények a befogadókban.
Hét beteg (2,8%) az átültetést követő 24 órában az akut vérzés kialakulása miatt a működési sebek felülvizsgálatát végezte. Egy beteg esetében az ismételt műtéthez társult a vérzés, amely a diagnosztikai punkció biopszia elvégzése után következett be. A húgyúti rendellenességeket 13 (5,2%) recipiensben regisztrálták. Öt beteget végeztek a műtét utáni ismételt műtétek az ureterocystoanastomosis meghiúsulása miatt. A disztális uréter nekrózisa a műtétet követő első hónapban hat betegnél történt. Az utolsó szövődmény megelőzésére szolgáló egyik intézkedést úgy kell tekinteni, hogy a legrövidebb urétert hagyja addig, ameddig a transzplantációtól a hólyagig terjed. A recipiensek sebészi szövődményeit a 14. táblázatban mutatjuk be.
Sebészeti szövődmények a veseátültetett recipiensekben
A transzplantációk és a recipiensek túlélése.
A vizsgálat során 21 transzplantátum elveszett, ami 8,4% volt. A krónikus transzplantációs nephropathia 16 átültetett vese funkciójának elvesztését okozta, amely az összes veszteség 76,2% -át tette ki. Egy olyan transzplantátumot, amely nem helyreállította a funkciót, primer nem funkcionálisnak nevezték. A krónikus transzplantációs nefropátia miatt elvesztett 16 transzplantációról számoltak be 11 olyan esetről, amikor a kezelési rendet nem tartották be. A transzplantátumok elvesztésének okait a 15. táblázat tartalmazza.
A graft funkció elvesztésének okai
Esetek száma, a veszteségek% -a