Mycosis gomba
Mycosis fungoides (. Mycosis fungoides ;. Mycosis syn granuloma, fibróma fungoides, sarcomatosis generalis stb) - dermatosis okozta malignus sejt limfoid szövet szaporodása. A hemodermák csoportjára utal (lásd).
M. először ismertette a franciákat. Aliber (J.-L. Alibert) bőrgyógyász 1806-ban, és megadta neki a "Mycosis fungoides" nevet, amely a betegség legfőbb megnyilvánulásait jellemzi - nagy gombaalakú daganatok. 1876-ban a franciák. bőrgyógyász A. Bazin részletesen leírta az ék, az úgynevezett kép. a M. g klasszikus formája; 1885-ben Vidal (E. J.-V. Vidal) és L. Brock leírták a M. g gerincét (decapitated) (d'emblee) formáját; F. Allopo 1891-ben és E. Bénier 1892-ben - az eritrodermikus forma.
Etiológia és patogenezis
Az etiológia és a patogenezis nem ismert. A betegség mikrobiális eredetének elmélete nem bizonyult tartósnak. Megbízható adatok, amelyek megerősítik a vírusok szerepét M. g előfordulásában. Feltételezzük, hogy az állandó antigén (vírus, baktérium vagy fehérje komponens) stimulálása a limfoid szöveti sejtek (lásd.) Vezethet a malignus lymphoproliferatív folyamatokat a bőrben. Nem állapítható meg, hogy M. primer neoplasztikus folyamat vagy a gyulladásos-granulomátusos folyamat rosszindulatú eredménye. Néhány kutató szerint M. g. T-limfoproliferatív rosszindulatú bőrelváltozásként (lásd Lymphoma).
Detektálása T-limfocita felhalmozódás a kitörése bőrelváltozások, immun-komplexek véredényekben beszűrődés, a növekedés a szérumban a betegek tartalom IgA, IgG, IgE és faktor makrofág migrációt gátló, et al. Jelölje meg a bevonása immun mechanizmusok patogenezisében M.
Az esetek 70-80% -ában M. g. 40 éven felüli életkorban és kivételként 20 évnél fiatalabb személyeknél kezdõdik; a férfiak betegsége 1 1 / 2-2 -szer gyakrabban fordul elő, mint a nők. Moszkva számos Ázsiában, Amerikában és Európában található, köztük a Szovjetunióban is.
Patológiai anatómia
A bőr szövettani változásai az éktől és a betegség színétől függően változnak.
Gistol, bőrelváltozások ekcémás-eritrodermicheskoy lépésben magnetohidrodinamikát jellemzi acanthosis, ödéma és exocitózis az alsó spinális rétege a felhám, tágulása vér- és nyirokerek a bőrben és a lerakódás abban proliferata mely limfociták, fibroblasztok, plazmatikus sejteket és kis számú eozinofilek, hízósejtek és neutrofilek.
A foltos infiltratív lépése M. gistol változások sokkal gyakoribb: megjelölt acanthosis a felhám alkotnak fészkeit limfociták és histiocyták (microabscessusok PONV), amelyhez eye nagy diagnosztikai értékű (azonban ezek hiánya nem zárja ki a magnetohidrodinamikát); proliferatív dermisben masszívabb és kiterjesztette mélyen a szakaszok részben behatoljanak a bőr alatti szövet, és áll a limfociták, fibroblasztok, histiocyták, plazma sejtek és retikulum, eozinofil és neutrofil granulociták.
A tumor stádiumától M. sejtproliferációs elfoglalja a teljes vastagsága a bőrben, a bőr alatti szövet és átterjedhet alatta lévő szöveteket, szomszédos az epidermisz, invaziruya és gyakran teljesen infiltráló azt. A proliferáló elemek között számos limfoid-retikuláris és retikuláris sejt van a fejlődés különböző szakaszaiban, gyakran kifejezett atípusos, nagyszámú mitózis esetén. A hajók kitágultak, faluk megvastagodott és hialinizált, a lumeneket gyakran trombózzák vagy teljesen eltörlik, néhányat megsemmisítenek és helyettesíti a proliferált sejtek. A rugalmas és a kollagén szálak disztrófiásak, a sejtes klaszterek fragmentálódnak. A proliferátumokban, mikotoxikus sejtek - atipikus nyiroksejtek, amelyek nagy agy- és vese-maggal rendelkező T-limfociták tulajdonságaival rendelkeznek. A zsigeri patológia betegeknél megfigyelt M., 15-20% -ában, a mikroszkopikus változások a szervek kevésbé kifejezett, mint a bőr, és ezek azzal jellemezhetők hiperplázia a limfoid sejtek és retikuláris szövet jelek atypism. A Pathol, a folyamat az érintett nyirokcsomók, csomópontok, tüdő, máj, lép, gyomor, néha a szív, a vesék, mellékvesék, hasnyálmirigy, agy-membrán, rendkívül ritka csontrendszer.
Klinikai kép
Vannak klasszikus (Alibera-Bazena), dekapitált (Vidal-Broca) és eritrodermikus (Allopo-Bienier) formái M.
A klasszikus formában a következő szakaszok különböztethetők meg: I - eczematoid-erythrodermic, II - plaque-infiltratív, III - tumor.
I polimorfizmus kezdeti szakasz jellemzi bőrelváltozások emlékeztető ekcéma, atópiás dermatitisz, pszoriázis, lichen planus, dermatitis herpetiformis és lokalizált túlnyomórészt az oldalfelületeken a test, a has, a hát és a lábak. Az esetek 20-30% -ában az egész bőr (másodlagos erythroderma) fokozatosan részt vesz a folyamatban. A betegek általános állapota általában megfelelő.
Ábra. 1. A gombaszerű mycosisban szenvedő beteg testrésze: érdes, sápadt felületű infiltrált plakkok.
A II. Stádiumot az élesen korlátozott, enyhén felfújt, lapos infiltratív plakkok megjelenése jellemzi, amelynek durva sápadt felülete kissé a környező bőr fölött van, átmérője 2 és 20 cm között van (1. ábra). A plakkok telített sötétvörös vagy cyanotikus színben különböznek barnás színárnyalattal, sűrű rugalmas (néha sűrű) konzisztenciával, és mind a meglévő elváltozásokban, mind a változatlan bőrön fordulnak elő. Gyakran, a központi részükben süllyednek, aminek következtében gyűrű alakú alakok alakulnak ki, amelyek szélesebb körűek és összefonódtak, íveket, koszorúkat képeznek. A táblákon lévő helyek vékony hézagmérlegeket mutatnak. Egyes bőrgyógyászok a "premicosis" kifejezést használják az I. és a II., Azaz az M. prekancerus szakaszainak jelölésére.
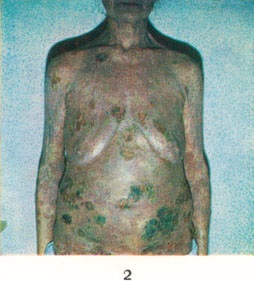
Ábra. 2. Gomba alakú mycosis: a törzs és a felső végtagok bőrén számos tumoralakú formáció van, amelyek közül néhány sebezhető.
A III. Szakaszban tumor alakú, gyakran gombaalakú formák jelennek meg a korábbi plakkok helyén, amelyek hajlamosak a fekélyezésre (2. ábra). Ezek telített sinyushnobagrovym vörös árnyalatú, különböző méretű (átmérő 1-5 cm, és több), sűrű érzést, emelkednek 1-4 cm-rel a környező bőr, szorosan forrasztva rá; felületük sima vagy göröngyös, enyhén pelyhes. Jellemzőjük a gyors, néhány héten belül, a növekedés és a pusztulás a kialakulását mély fekély vastagított élek valikoobrazno, véres-gennyes váladék és a maradék törött-üszkös szövetek. A II és gyakrabban stádiumú betegeknél gyakran megfigyelt gyengeség, rossz közérzet, étvágytalanság, hőemelkedés, belső szervek károsodását (szív, vese, tüdő), szepszis és más súlyos szövődmények az a-ryh fájdalom * nye meghal.
A dekapitált formát különbözteti meg a daganatszerű formációk kialakulása a bőrön korábbi eczematoid-erythroderm és plakk-infiltratív szakaszok nélkül.
Eritrodermicheskoy forma alakul ki a legtöbb betegnél, anélkül korábbi kitörések formájában erythroderma a bőr felületén, kíséri erős infiltráció, bőr-ödéma, dús hámlás, a háttérben rossz általános állapota és a magas hőmérséklet. Kezdetben a bőr élénkvörös színe fokozatosan sötétedik, kékesszöld árnyalatot szerezve; a bőr élesen vékonyabbá válik, és összecsuklik, hasonlít a morzsolt papírra. A perifériás nyirokcsomók megnagyobbodtak, a haj fején és másutt vékonyak, a szögek élesen vastagodnak, törékennyé válnak, egyenetlenek, gyakran elesnek. A fájdalmas viszketés, gyakran paroxizmusa, számos kivágást okoz. Gyakran vannak olyan érzések a feszültség, a bőr merevsége, a hidegség vagy a melegség érzése az érintett területeken, mély ráncok képződnek a bőrráncokban, amelyek súlyos fájdalmat okoznak.
Az M. minden formája esetében, melyet a bőr viszketése jellemez, amely az esetek 20-25% -ában több hónapig ékével előz meg, megváltozik. A kemény és puha nyálkahártya nyálkahártyájának veresége ritka. Az M. g-nél szenvedő betegek csaknem 2/3-a rendelkezik a bőr, a haj és a körömdisztrófia hyperpigmentációjával, izzadásával, a tenyér és a talp hyperkeratosisával szemben. A betegek 80-90% -ában sérültek a perifériás nyirokcsomók, csomópontok, míg puha elasztikus, később - sűrű konzisztencia, általában fájdalommentes, mozgékony. A vérben leukocytosis (monocytosis), neutrophilia a stab-shift, eosinophilia; lymphocytosis korai szakaszában; leukopénia és gyorsított ESR az M. későbbi szakaszában. A mielogram paramétereinek változása általában jelentéktelen és nem specifikus.
A diagnózis alapja egy ék, képek és adatok gistol, kutatás. Citogramon kenetek érintett bőrt és szúrt a nyirok, csomópontok kisegítő. A legnagyobb nehézség diagnosztizálása I. szakaszában a klasszikus forma M., amikor bizonyos változások a bőr nem fejeződik ki. Differenciál diagnózis végezzük lipomelanoticheskim Reticulose (cm.) A plakk típusú parapsoriasis (cm.) A korai szakaszában a betegség - ekcéma (cm.), Neurodermatitis (cm.), Pikkelysömör (lásd.) És mások.
Kortikoszteroidok (prednizon, triamcinolon, urbazon dexametazon), citotoxikus gyógyszerek (ciklofoszfamid, fosfazin, DIPIN, prospidin et al.) És a sugárkezelés használnak külön-külön, és különböző kombinációkban.
A kortikoszteroid készítmények (30-40 mg prednizolon napi dózisa, 1500-3000 mg tartományban) a Ch. arr. az M. g klasszikus formájának I és II szakaszában; citotoxikus hatóanyagok adagolhatok szakaszában II és III forma, valamint a forma M. eritrodermicheskoy ciklofoszfamid egy 100-200 mg dózisban intravénásán (vagy intramuszkulárisan) naponta, egy természetesen 2-4 g; foszfatint és dipint 10-15 mg-ot intramuszkulárisan hetente 2-3 alkalommal, a 150-200 mg-os adagot. Prospidin dózisban 100-150 mg-ot intravénásan (vagy intramuszkulárisan) naponta, egy természetesen legfeljebb 3000-4000 mg hatásosak kombinálva kis dózisú kortikoszteroidok minden szakaszában a betegség. A prospidin ismételt tanfolyamait 3-6 hónaponként ajánlott elvégezni. Más citosztatikumok, pl. Dopán, általános daganatos változásokra ajánlottak.
A helyi röntgen-terápiát (lásd) a tumoros formációk jelenlétében jelezzük, átlagosan az adag dózisa 1000-1200; Az M. g. Klasszikus formájának ekcémátoid-erythrodermiás szakaszában a Bucca határréteget néha 800-1000 r-os tanórán használják.
Lehetőség van műtéti beavatkozásra a pácienseket zavaró egyes beteg tumorok kivédésére, majd citopátiás vagy radioterápiás kezelésre.
Prognózis és megelőzés
Előrejelzés. A legtöbb esetben M. g. Végzetes kimenetel. A betegek átlagos várható élettartama 6-8 év.
Az M. g. Súlyos exacerbációinak megelőzése Az adagolástanulmányban és a fenntartó terápia rendszeres lefolyásával, a gyógyszerek kombinációinak egyéni kiválasztásával foglalkozik.
Bibliográfia: Arutyunov V. Ya és Golemba P. I. Hemodermii, M. 1964; A sh-m arin Yu. Ya, a bőr és a nyálkahártyák retikulózisai, M. 1972; Kalamkaryan AA Néhány aktuális kérdés a Mycosis fungoides klinikán, Vestn, dermis és vénákon. № 12, p. 7, 1977; A hazai citosztatikus gyógyszer prospidin a malignus reticulo-hemoblastosisok kezelésében, ibid., No. 6, p. 3, 19 78; Bohmer E. u. H. i., H. J. Uber die Krankheitsdauer der Mykosis fungoides, Arch. Derm. Syph. Berl., Bd 196, S. 1, 1953; Gyr D. P. Geokas M. G. a. W o rs 1 e y G. H. Mycosis fungoides, hematológiai leletek és terminális tanfolyamok, Arch. Derm. v. 94, p. 558, 1966; F u k s L. Bagshaw M. a. Farber E. Prognosztikai jelek és a mycosis fungoides kezelése, Cancer, v. 32. o. 1385, 1973; G o s p o s Ch. u. a. Mycosis fungoides, Med. Welt, S. 43, 1977; H a g e d o r n M. Kannen M. és. J. J. Mycosis fungoides-Klinik, Histopathologie und Therapie, Akt. Derm. Bd 2, S. 209, 1976; Rappaport H. A mycosis fungoides extracutaneous lesions patológiája, Bull. Rák, v. 64. o. 275, 1977.
A. A. Kalamkaryan; V. V. Vladimirov (szín, kép).