Klinika puha csonka
Klinika puha csonka. Gyermekeknél lágyszőrzet diagnosztizálása és kezelése
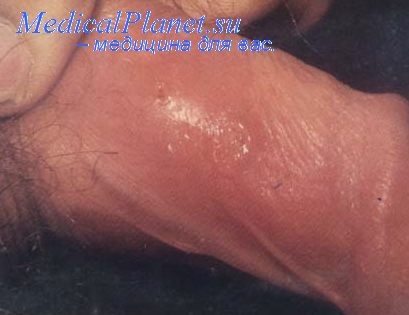
Általában az inkubációs időszak 4-7 nap, esetenként kevesebb, mint 3 vagy több, mint 10 nap. A fertőzés első megnyilvánulása általában egy kis gyulladásos papula, amelyet egy hiperémia övez.
2-3 nap elteltével a papulát egy pustulus váltja fel, és hamarosan egy egyenetlen dübörgő éleken fekszik. Nincsenek pecsétek. A fekély alját általában granulátum borítja, és mindig fájdalmas. Férfiakban fekélyek leggyakrabban lokalizált distalis részén a fityma, a kantárt a fityma és a nyak a makk, a nők - a vesztibulumban. A nyirokcsomók fájdalmas nagyítása a betegek felében van megfigyelhető, általában a lymphadenitis egyoldalú. Az érintett nyirokcsomó gyorsan megduzzad és megnyílik a fekély kialakulásával.
A puha chancroidot fel kell gyanítani, ha fájdalmas inguinalis lymphadenitisben szenvedő nemi szervek fekélye kombinálódik. A genitális szervek és a purulens nyirokcsomó-gyulladással járó fekélyek szinte patognomonikusak ebben a betegségben. Azonban számos esetben a puha foltok zavarosak lehetnek más betegségekkel, például szifilisz vagy genitális herpesz esetén. Az esetek csaknem 10% -ában a puha faggyú kombinálódik a szifiliszhez vagy a herpeszhez. Ezért a pontos diagnózisnak laboratóriumi módszereket kell alkalmaznia.
Gyermekeknél a puha foltok diagnózisa
Amint már említettük, nehéz klinikai képet diagnosztizálni, mivel a puha folt gyakran atipikus, és sok orvos nem rendelkezik elegendő tapasztalattal a fertőzés kimutatásában. A végleges diagnózis a genetikai szervek vagy nyirokcsomók fekélyéből származó kórokozó izolálása után történik. Azonban a kórokozó nagyon kedves és rosszul termesztett még a legkedvezőbb körülmények között is. A vetéshez szükséges anyagot a fekély gyomorfekélyével vagy a nyirokcsomó nyálkahártyájának szúrásával végezzük. A Gram-féle festés a Gram-negatív rudak klaszterét fedheti fel, amelyek hasonlítanak a halak állományaira, azonban ezek a klaszterek inkább az in vitro termesztés szempontjából jellemzőek. Ma ajánlott szelektív médiát használni a Haemophilus ducreyi vetéshez, de még így is a vetés érzékenysége nem haladja meg a 80% -ot.
A vetés alacsony érzékenysége miatt más módszerekre volt szükség. A szerológiai vizsgálatok nem voltak elég érzékenyek a fertőzés korai szakaszában, emellett csak szaklaboratóriumokban végeztek. Az utóbbi években molekuláris genetikai módszereket alkalmaztak, amelyek közül a legígéretesebb a PCR. Ezek a módszerek rendkívül érzékenyek és képesek olyan betegségeket kimutatni, akik negatív vetési eredményekkel rendelkeznek. Nagy remények áthaladó klinikai vizsgálatokban a multiplex PCR egyidejű kimutatására a DNS a kisülési fekélyek Haemophilus ducreyi, Treponema pallidum és a herpes simplex vírus. A közeljövőben PCR készletek lesznek elérhetők. A puha foltok diagnosztizálásával egyidejűleg HIV-tesztet ajánlunk.
Ezen kívül közel 10% -a fertőzött betegek kankroidot Treponema pallidum vagy herpes simplex vírus, és így a kutatás a következő fertőzések javasolt minden olyan beteg genitális fekélybetegség.
Gyermekeknél lágyszőrű kezelés
A puha kezelések antimikrobiális terápiával jól kezelhetők: a tünetek megszűnnek, a fertőzés átvitelét megakadályozzák. Az extenzív fekélyek gyógyulása után azonban fennmaradhat a hegesedés. A Disease Control központ ajánlja a következő antimikrobiális terápiák kiválasztását: 1) azitromicin, 1 g orálisan egyszer; 2) ceftriaxon 250 mg egyszer; 3) ciprofloxacin, 500 mg orálisan naponta kétszer 3 napig; 4) eritromicin, 500 mg orálisan naponta négyszer 7 napig. Általában a javulás 48-72 órán belül következik be, különösen a fekélyfolyások fájdalmai. A teljes fekély 7-14 nap múlva gyógyul, néha a gyógyulás 28 napig tart. A purulens nyirokcsomó-gyulladás esetében a helyreállítás lassabb, néha az antimikrobiális terápia mellett szükség van a nyirokcsomó áttörésére.
Ugyanezek a rendszerek hatásosak a HIV-fertőzöttek lágy puhaságának kezelésére. Ezeket a betegeket szorosan monitorozni kell, gyakran hosszabb antibiotikumot igényelnek. Vannak esetek, amikor ezeknek a rendszereknek a sikertelen. Nyilvánvaló, hogy a súlyos immunhiányos betegeknél a standard rendszerek hatástalanságának kockázata magasabb. Valószínűleg az eritromicin hétnapos folyamata a leghatékonyabb a HIV-fertőzötteknél.
A fertőzés terjedésének megakadályozása. be kell állítania a páciens összes szexuális partnerét. Az ajánlások szerint a Center for Disease Control, vizsgálat és kezelés az összes olyan személy, aki szexuális kapcsolatot egy beteget a megelőző 10 napon a tünetek, függetlenül attól, hogy ők maguk fertőzésre utaló, vagy sem.